 18 Nov 2016
18 Nov 2016
Nuevo esfínter anal artificial en el tratamiento de la incontinencia fecal. Sphinkeeper.
La incontinencia fecal es una patología frecuente que ocasiona un gran menoscabo en la calidad de vida de los pacientes.
El origen de la incontinencia fecal es multifactorial, pudiendo aparecer tras el embarazo y los partos, tras una intervención quirúrgica e incluso, en ocasiones, sin identificar claramente la causa. Por ello, existen múltiples posibilidades de tratamiento para esta patología tan compleja.
Una de las últimas novedades en el tratamiento de la incontinencia fecal se trata de la aparición del dispositivo Sphinkeeper.
Con este tratamiento, se consigue implantar un esfínter anal artificial, mediante la inserción de varias prótesis expandibles, gracias a lo cual se consigue reforzar y mejorar la función del aparato esfinteriano, pudiendo utilizarse en casos de incontinencia fecal de diversa etiología.
Recientemente ha aparecido un artículo publicado por el grupo del Dr. Ratto (Ratto et al. Implantation of Sphinkeeper(TM): a new artificial anal sphincter. Tech. Coloporctol. 2016;20(1):59-66) en el que se intervinieron 10 pacientes mediante esta técnica, sin que aparecieran complicaciones intra ni postoperatorias, presentando resultados prometedores en el tratamiento de la incontinencia fecal.
Por tanto, es fundamental realizar un correcto diagnóstico de la causa y severidad de la incontinencia para valorar la mejor opción de tratamiento para cada caso y paciente. La nueva terapia Sphinkeeper puede ser útil en algunos pacientes seleccionados con incontinencia fecal.
 18 Nov 2016
18 Nov 2016
Cirugía de las hemorroides sin dolor. ¿Es posible?
La patología hemorroidal es un trastorno muy prevalente, pese a que puede resultar complicado estimar su prevalencia real, pues muchos pacientes no acuden al especialista cuando presentan este problema.
En un estudio reciente, se comprobó que hasta el 39% de los pacientes que se sometieron a una colonoscopia de control, presentaban hemorroides, siendo el 45 % de ellas sintomáticas. (Riss S, et al. The prevalence of hemorrhoids in adults. Int J Colorectal Dis 2012; 27: 215–220)
Se trata por tanto de un problema prevalente, y que frecuentemente va a requerir de tratamiento para paliar los síntomas.
Existen muchas posibilidades de tratamiento en la patología hemorroidal, desde modificaciones de la dieta, estilo de vida etc… hasta técnicas más agresivas como la hemorroidectomía.
Es seguro, que una de las mayores preocupaciones de los pacientes, si es que no es la más importante, es el dolor después de una cirugía de hemorroides, por lo que muchos se preguntan….¿ es posible la cirugía de hemorroides sin dolor?
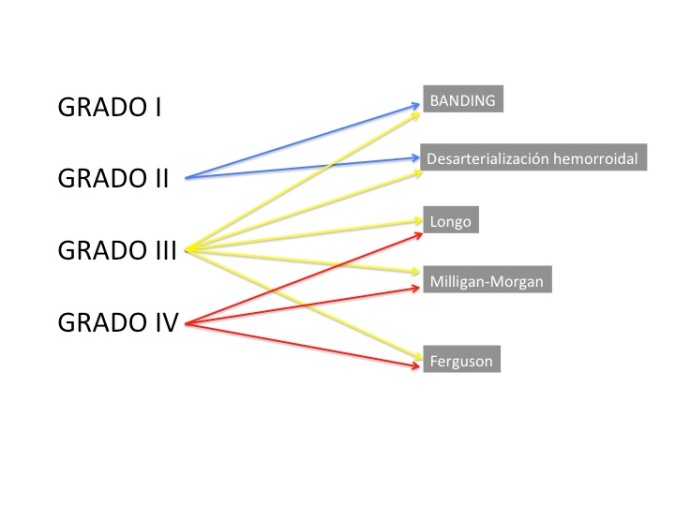
Antes de responder a esta pregunta, tenemos que aclarar que el tratamiento de las hemorroides, va a depender en gran medida del grado que presenten dichas hemorroides. A modo de resumen, consideramos grado I, aquellas hemorroides internas que no prolapsan. Las grado II son las que están internas, pero ocasionalmente pueden prolapsarse (al hacer algún esfuerzo, por ejemplo con la defecación) y luego vuelven a su estado inicial.
Las hemorroides grado III y grado IV son siempre externas , es decir, están siempre prolapsadas. La diferencia radica en que las grado III pueden reducirse manualmente, mientras que las grado IV son irreductibles.
Existen distintas modalidades de tratamiento, desde la ligadura con banda elástica (Banding), la desarterialización hemorroidal, la hemorroidopexia grapada (clásicamente conocida como técnica de Longo) , así como la hemorroidectomía abierta (técnica de Milligan Morgan ) y la hemorroidectomía cerrada ( Técnica de Ferguson). (Existen, por supuesto, otras técnicas de tratamiento para las hemorroides, sin embargo, por su frecuencia, se comentarán aquí las más extendidas)
Generalmente, se suele indicar tratamiento a partir del grado II, siendo la ligadura con banda (Banding)en este caso la técnica de elección, aunque en ocasiones, en caso de recidiva, o por tratarse de hemorroides de mal control, puede terminar tratándose mediante otras técnicas más agresivas.
En caso de hemorroides grado III, pese a que el Banding puede realizarse, se suele precisar de técnicas más avanzadas, como el Longo, La desarterialización hemorroidal, y la hemorroidectomía ( Milligan-Morgan o Ferguson)
Para las hemorroides grado IV , las técnicas más utilizadas son la hemorroidectomía (Milligan-Morgan, Ferguson) si bien, el Longo podría ser también una opción, habiendo también algunos estudios en la literatura sobre el uso de la desarterialización hemorroidal en estos casos (Denota P et al. Hemorrhoidal dearterialization with mucopexy versus hemorrhoidectomy: 3-year follow-up assessment of a randomized controles trial. Techo Coloproctol. 2014; 18(11): 1081–1085.)
El siguiente esquema puede servir para simplificar las distintas técnicas utilizadas según los grados.
Pues bien, ¿que técnica está asociada a un menor dolor postoperatorio?
En 2015, se publicó este metaanálisis en British Journal of Surgery (SimilIS C . Systematic review and network meta-analysis comparing clinical outcomes and effectiveness of surgical treatments for hemorrhoids. Br J Surg. 2015;102(13):1603-18) en el que se analizaban los resultados de las distintas técnicas quirúrgicas para tratar la patología hemorroidal.
Los resultados de este estudio, muestra como existe un menor dolor postoperatorio cuando se utilizó la técnica de desarterialización hemorroidal y el Longo que con el resto de las técnicas, principalmente en el primer día postoperatorio. También se apreció un menor dolor postoperatorio cuando se realizó la técnica cerrada ( Ferguson) que la abierta (Milligan Morgan) principalmente a las 2 semanas de la cirugía.
Además, las técnicas de hemorroidectomía, tanto abierta como cerrada, fueron las que mayor incidencia de complicaciones postoperatorias presentaron, por lo que también fueron las que presentaron una mayor estancia en el hospital, y un mayor tiempo para la recuperación.
La desarterialización hemorroidal, resultó ser la técnica asociada a menores complicaciones postoperatorias, menor dolor y menor estancia en el hospital.
En cuanto a la recurrencia de la patología hemorroidal, las técnicas que mejor resultados presentaron a este respecto fueron la hemorroidectomía abierta y cerrada, presentando la desarterialización hemorroidal una mayor posibilidad de reaparición de los síntomas.
En otro reciente estudio, publicado este mismo año en Lancet, se realizó un ensayo clínico multicéntrico (Brown S.R et al. Haemorrhoidal artery ligation versus rubber band ligation for the management of symptomatic second-degree and third-degree haemorrhoids (HubBLe): a multicentre, open-label, randomised controlled trial. Lancet.2016. 23; 388(10042): 356–364) en el que se compararon las dos técnicas que clásicamente se asocian con un menor dolor postoperatorio, como son el Banding hemorroidal, y la desarterialización, para tratar hemorroides grado II y III.
En este estudio, se aprecian un menor dolor en el día 1 postratamiento a favor del Banding ( 3,4 sobre 10) frente a la desarterialización (4,6 sobre 10) y también a los 7 días (1,6 sobre 10 para el Banding y 3,1 para la desarterialización), igualándose el dolor a los 21 días y a las 6 semanas ( ambos tratamientos en torno a 1 sobre 10).
También se apreció en este estudio una mayor tasa de recidiva a los 12 meses en los casos de Banding (49%), frente a la desarterialización(30%).
Por lo tanto, podemos concluir, que no existe una tratamiento totalmente indoloro para el tratamiento de la patología hemorroidal, pero sí es posible minimizar este dolor.
El banding hemorroidal se presenta como una buena alternativa inicial en casos principalmente de hemorroides grado II e incluso III, ya que se asocia al menor dolor, y puede realizarse en la consulta sin necesidad de intervención quirúrgica, si bien hay que entender que se asocia a una mayor posibilidad de recidiva.
En cuanto a las técnicas quirúrgicas, la desarterialización hemorroidal se presenta como un buena alternativa inicial de tratamiento en casos más avanzados, ya que es la que menor dolor y complicaciones postoperatorias presenta, y al no interferir en un procedimiento futuro, sería una buena indicación inicial pese a que presenta una mayor tasa de recidiva que la hemorroidectomía clásica.
 18 Nov 2016
18 Nov 2016
Toxina botulínica para el tratamiento de la fisura anal
La fisura anal es un trastorno frecuente, en el que se produce un desgarro en el anodermo (porción más superficial del canal anal) lo cual condiciona una clínica de dolor anal, con posible sangrado a ese nivel.
Cuando el tratamiento conservador falla, puede ser necesario realizar un tratamiento quirúrgico de la fisura.
La esfinterotomía lateral interna (ELI) es el tratamiento clásico para la fisura anal, y consiste en realizar una sección parcial y controlada del esfínter anal interno.
Sin embargo, en ocasiones esta cirugía puede no estar indicada, sobre todo cuando existan antecedentes o riesgo de incontinencia, por lo que es preciso buscar alternativas de tratamiento en estos pacientes.
El tratamiento de la fisura anal mediante la inyección de toxina botulínica (TC) constituye una alternativa de tratamiento principalmente en pacientes con riesgo de incontinencia o con lesiones presentes del aparato esfinteriano.
Se trata de inyectar una solución de TB en el esfínter anal interno a ambos lados del canal anal, para de esta manera lograr una relajación del esfínter interno, y de esta manera lograr disminuir el dolor, y permitir una mejor cicatrización de la fisura.
Existen varios estudios en la literatura que muestran la eficacia de la terapia con TB.
Es fundamental realizar un estudio diagnóstico adecuado para identificar de forma apropiada en qué pacientes estaría indicado realizar un tratamiento mediante la inyección de Toxina Botulínica.
 10 Feb 2016
10 Feb 2016
Hay una prescripción excesiva de omeprazol como protector gástrico
Lo asegura el Dr. Rodríguez-Téllez (FEAD), quien revela que este principio activo (el más consumido en España en 2013) se receta “para contrarrestar fármacos que no son gastrolesivos”
En 2013, el principio activo de mayor consumo en España fue omeprazol, un fármaco antiulceroso usado contra la acidez estomacal. A juicio del doctor Manuel Rodríguez-Téllez, médico adjunto de la Unidad de Gestión Clínica de Digestivo del Hospital Universitario Virgen Macarena de Sevilla y miembro-portavoz de la Fundación Española de Aparato Digestivo (FEAD), este alto consumo no está justificado: “Si nosotros miramos la prescripción de omeprazol, solamente una proporción pequeña es para la acidez. La gran mayoría de la prescripción se hace para proteger el estómago. Omeprazol es lo que vulgarmente se conoce como un protector gástrico… Entonces, estamos asistiendo a una prescripción excesiva de omeprazol porque se ha prescrito para contrarrestar fármacos que no son gastrolesivos*. Por ejemplo, fármacos para la tensión, fármacos para el ácido úrico, para el colesterol…”
“‘Usted está tomando mucha medicación, vamos a ponerle un protector’”, dice Rodríguez-Téllez a modo de escenificación de lo que puede estar ocurriendo en numerosas consultas. “Realmente, si analizamos uno a uno esos medicamentos, ninguno es gastrolesivo y ese paciente no tiene por qué tomar omeprazol”, afirma el doctor. Y es entonces cuando pagan justos por pecadores, viene a decir el galeno: “Estamos siendo víctimas, los médicos y sobre todo los pacientes, que son los que lo sufren, de ese intento que hay de limitar la prescripción de omeprazol… y claro, entonces en el saco de la limitación de la prescripción entran los pacientes que realmente necesitan este fármaco”. Según el miembro de la Fundación Española de Aparato Digestivo, a “pacientes que están estupendamente desde hace años tomando omeprazol” de repente se les dice: “‘A usted hay que quitarle el omeprazol porque no sé qué, no sé cuántos’… y entonces resulta que dejan de tomarlo y vuelven a tener unos síntomas tremendos. Yo he visto a un paciente de 70 años ingresado por una neumonía aspirativa por suspender el omeprazol cuando él sí que lo necesitaba. Creo que habrá que llegar a un equilibrio de prescripción adecuada; eso tiene que hacerlo un especialista o un médico de familia que esté interesado en el tema”.
La acidez, padecida alguna vez en la vida por el 40% de la población
El viernes 29 de mayo se celebra el Día Mundial de Salud Digestiva, que este año se centra en la acidez de estómago bajo el lema ‘Acidez: una Perspectiva Global’. “Es un tema muy relevante en nuestra especialidad; la acidez es uno de los motivos de consulta más frecuentes y realmente puede estar entre el segundo-tercer lugar de todo el global de pacientes que acuden a nuestra consulta. Además, la acidez la sufre aproximadamente alguna vez en su vida el 40% de la población. Y el reflujo gastroesofágico, que ya sería la acidez establecida en un paciente como enfermedad, lo sufre el 16% de la población”, señala el doctor.
La mejor manera de prevenir la aparición de la acidez estomacal es evitar el sobrepeso y, si una persona ya presenta esta condición, se le recomienda perder quilos. Claro que siempre hay excepciones, porque a una persona delgada que sufra dicha alteración gástrica “no vamos a decirle que pierda peso”, subraya. Rodríguez-Téllez explica que “si en el abdomen hay más presión de forma habitual que en el tórax y no nos funciona bien la válvula que está entre el esófago y el estómago, cualquier aumento de presión mínima que haya en el abdomen va a producir acidez… por eso tienen acidez las embarazadas”. También se recomienda comer pocas cantidades y varias veces al día (si el estómago se llena de comida tarda más tiempo en vaciarse, por lo que el sobrante va ascendiendo hacia arriba en las personas que presentan un defecto en el esfínter esofágico y por tanto padecen acidez). De igual modo, se ha comprobado que “el tabaco no solamente es malo para el pulmón, sino que lo es también para el esófago porque relaja el esfínter esofágico inferior, que en caso de fallo es el culpable de que ascienda el ácido desde el estómago hacia arriba”, remarca el experto.
- 1
- 2