Estreñimiento e incontinencia anal
El término estreñimiento más que una enfermedad en sí hace referencia a la apreciación de cada individuo sobre su hábito intestinal. Dado el amplio margen de hábitos intestinales normales, resulta muy difícil definir el estreñimiento con exactitud.
En la práctica se utiliza como criterio más objetivo la frecuencia de la defecación, considerándose estreñido al individuo que realiza menos de tres deposiciones semanales. Sin embargo, este criterio no es suficiente por sí mismo, ya que muchos pacientes con estreñimiento refieren una frecuencia normal pero con otras molestias subjetivas, como un esfuerzo excesivo, heces muy duras o una sensación de evacuación incompleta.
Colon irritable
El colon irritable, cuya denominación más exacta es «Síndrome del Intestino Irritable» (SII), es un cuadro crónico y recidivante, caracterizado por la existencia de dolor abdominal y/o cambios en el ritmo intestinal (diarrea o estreñimiento).
Se puede acompañar o no de una sensación de distensión abdominal, sin que se demuestre una alteración en la morfología o en el metabolismo intestinales, ni causas infecciosas que lo justifiquen.
Enfermedad celíaca
La enfermedad celiaca es una enfermedad digestiva que daña el intestino delgado y altera la absorción de las vitaminas, minerales y demás nutrientes que contienen los alimentos.
Los pacientes con enfermedad celíaca no toleran una proteína llamada gluten, que se encuentra en los cereales (trigo, avena, cebada, centeno). Cuando toman alimentos que contienen gluten, su sistema inmune responde y se produce el daño en la mucosa del intestino delgado.
La alteración de la absorción de los alimentos conlleva malnutrición, aunque se mantenga una ingesta adecuada.
Existe un componente genético, por lo que es más frecuente en determinadas familias.
Intolerancia a la lactosa y la fructosa
Cualquier alimento puede provocar alergia. Mediante técnicas de laboratorio, podemos detectar estas proteínas alergénicas (panalérgenos).
En niños de corta edad, la alergia a un alimento puede desaparecer con el tiempo y permitir que el niño vuelva a ingerirlo sin peligro. Esto ocurre, sobre todo, con la leche y el huevo.
A partir de los 5 años, disminuyen las posibilidades de tolerar un alimento al que el niño está sensibilizado.
La mayoría de los pacientes alérgicos a un alimento se mantienen asintomáticos evitando su ingestión.
Sin embargo, conviene saber que es posible tener síntomas con cantidades muy pequeñas del alimento (trazas), que pueden encontrarse de forma insospechada incluso como contaminantes. Es importante saber que la reacción alérgica no depende de la cantidad ingerida sino de la sensibilidad del paciente a ese elemento.
Cáncer de Colon
El colon o intestino grueso es la parte final del intestino. Tiene forma de tubo y su interior está cubierto de una mucosa formada por células. Cuando una de ellas se transforma en maligna y se multiplica sin control, surge el cáncer de colon.
La formación de un cáncer de colon es un proceso en etapas iniciado con la aparición de un pólipo que se transforma en maligno.
Este tumor maligno puede crecer de manera local (invadiendo las capas de la pared del tubo digestivo y pudiendo alcanzar a los órganos contenidos en el abdomen), por diseminación linfática a los ganglios o por diseminación hematógena (a través de la sangre van preferentemente al hígado, pulmón, hueso y cerebro).
Si el tumor se detecta en fase temprana, es curable en más del 90% de los casos. Por este motivo, es vital la detección precoz, ya que se trata de un cáncer frecuente. Un 80% de los casos son esporádicos y el 20% tiene influencia genética.
 13 Dic 2016
13 Dic 2016
LIGADURA HEMORROIDAL CON BANDA ELASTICA (BANDING HEMORROIDAL)
La patología hemorroidal es un trastorno muy prevalente, que frecuentemente va a requerir tratamiento, ya sea quirúrgico o médico.
A la hora de plantear posibles tratamientos intervencionistas, existen varias alternativas, desde tratamientos quirúgicos clásicos a terapias menos invasivas.
La ligadura hemorroidal con banda (Banding hemorroidal) consiste en la colocación de una banda plástica elástica en la base de la hemorroide, lo cual va a conseguir cortar el aporte sanguíneo a la misma, hasta que pasados unos días (entre 3 y 7 días normalmente) se necrosa y se desprende la hemorroide junto con la banda elástica.
Mediante esta terapia, prácticamente indolora, se puede tratar la patología hemorroidal en estadíos iniciales, pudiendo realizarse en la misma consulta, sin necesidad de ingreso y sin necesidad de recurrir a terapias más agresivas.
 25 Nov 2016
25 Nov 2016
Tipos de ortodoncia en Centro médico arenal
¿Te cuesta sonreír? ¿Te da vergüenza abrir la boca cuando estás con gente porque tienes los dientes desalineados, o superpuestos? O por lo contrario, ¿tiene mucho espacio entre los mismos? En Centro Médico Arenal ponemos solución a todos tus problemas bucales.
En nuestro centro disponemos de un departamento dental especializado en recuperar la sonrisa de todos nuestros pacientes. Nuestra principal preocupación y lema: hacer feliz a todas las personas. Y la sonrisa, es un símbolo y enseña básico para lograr este objetivo. Así, que nuestro centro dental de Sevilla te ayuda a poner remedio a tus problema bucodentales. Para ello, disponemos de un equipo altamente cualificado.
Tipo de ortodoncia en Centro Médico Arenal
En el centro médico arenal disponemos principalmente de 3 tipos de ortodoncia.
- La ortodoncia original, compuesta por los brackets tradicionales
- La ortodoncia estética, compuesta por Brackets transparentes
- La ortodoncia que está más de moda en estos últimos tiempos: la ortodoncia invisilign, aquella característica por ser invisible y transparente.
Especialistas en devolver la sonrisa a nuestros pacientes
Como podéis poder escoger el tipo de ortodoncia que queréis para lucir una sonrisa de lo más brillante. ¡Solo es cuestión de planteárselo! En centro médico arenal te atenderemos de forma totalmente personalizar para analizar cual es vuestro diagnóstico y ver qué tratamiento se adecua más a vuestras necesidades. ¡Esperamos todas vuestras consultas!
 18 Nov 2016
18 Nov 2016
Incontinencia fecal: diagnóstico y tratamiento
La incontinencia fecal se define como incapacidad para controlar las evacuaciones sólidas, líquidas así como también los gases. La incidencia de esta patología es elevada, ya que puede afectar hasta a una de cada cuatro personas adultas, especialmente a mujeres. En edades avanzadas, esta incidencia puede incrementarse hasta el 50%.
Pese a esta elevada incidencia, la incontinencia fecal es un problema claramente infravalorado, ya que existe un gran desconocimiento sobre los posibles tratamientos, lo cual, unido a el estigma y la vergüenza que clásicamente han acompañado a este padecimiento, hace que no se acuda al médico especialista en Proctología con la frecuencia adecuada.
Causas de la incontinencia fecal
La principal causa de la incontinencia fecal es el trauma obstétrico, es decir, las lesiones ocasionadas en la zona perineal durante el parto, aunque también existen otras causas, como son las intervenciones quirúrgicas previas (hemorroides, fisura, fístulas perianales, etc.) o traumatismos.
Además del mecanismo de lesión directo, existen otras patologías como la diabetes, alteraciones circulatorias y enfermedades como la esclerosis múltiple, que también pueden ser causa de aparición de la incontinencia fecal.
Diagnóstico de la incontinencia fecal
Es crucial realizar un diagnóstico correcto de este problema y, para ello, es muy importante realizar una buena historia clínica, en busca de síntomas y causas, así como realizar una exploración física correcta.
Entre las pruebas de diagnóstico más destacadas, existe la ecografía endoanal de 360º, que consiste en introducir un terminal de ecografía con un transductor giratorio 360º, con el que se puede visualizar el aparato esfinteriano y el canal recto-anal para buscar posibles alteraciones o desgarros del esfínter anal interno y del esfínter anal externo, así como la presencia de fístulas perianales o abscesos. Esta técnica es una prueba sencilla que puede realizarse de forma ambulatoria en la propia consulta, ya que generalmente es muy bien tolerada por los pacientes.
En función de la posible causa de la incontinencia, se pueden realizar otras pruebas, como la manometría rectoanal o la resonancia magnética dinámica de pelvis.
Tratamiento de la incontinencia fecal
Existen diversas modalidades de tratamiento para este trastorno, ya que, como se ha comentado anteriormente, la causa puede ser multifactorial. Además, en ocasiones pueden realizarse simultáneamente varios tratamientos en el mismo paciente, o bien de forma progresiva.
En primer lugar, se deben instaurar medidas higiénico-dietéticas, como el uso de antidiarreicos o el aumento de la ingesta de fibra. Sin embargo, si esto no funciona, existen otras posibilidades:
– Biofeedback: consigue reeducar el aparato esfinteriano para lograr una mejoría de la función del mismo.
– Esfinteroplastia: es una cirugía que consiste en reparar el esfínter anal externo.
– Neuromodulación del nervio tibial posterior: es una terapia menos agresiva que se lleva a cabo mediante la estimulación eléctrica del nervio tibial posterior a la altura del tobillo, durante varias sesiones de aproximadamente 30 minutos, y que se pueden realizar en la misma consulta de forma ambulatoria.
– Radiofrecuencia en el canal anal: se necesita realizar con anestesia o sedación y complementarse con otras terapias, como la neuroestimulación de raíces sacras.
– Bulking o inyección de Bulky agents: consiste en aplicar sustancias para aumentar el esfínter y se utiliza en el caso de que el esfínter anal interno tenga un defecto o disfunción. Pueden ser temporales o definitivos.
Por ello, es fundamental realizar un diagnóstico adecuado del problema y así poder encontrar la terapia o la combinación de terapias ideal para cada paciente, diseñando un tratamiento específico para cada situación.
 18 Nov 2016
18 Nov 2016
Nuevo esfínter anal artificial en el tratamiento de la incontinencia fecal. Sphinkeeper.
La incontinencia fecal es una patología frecuente que ocasiona un gran menoscabo en la calidad de vida de los pacientes.
El origen de la incontinencia fecal es multifactorial, pudiendo aparecer tras el embarazo y los partos, tras una intervención quirúrgica e incluso, en ocasiones, sin identificar claramente la causa. Por ello, existen múltiples posibilidades de tratamiento para esta patología tan compleja.
Una de las últimas novedades en el tratamiento de la incontinencia fecal se trata de la aparición del dispositivo Sphinkeeper.
Con este tratamiento, se consigue implantar un esfínter anal artificial, mediante la inserción de varias prótesis expandibles, gracias a lo cual se consigue reforzar y mejorar la función del aparato esfinteriano, pudiendo utilizarse en casos de incontinencia fecal de diversa etiología.
Recientemente ha aparecido un artículo publicado por el grupo del Dr. Ratto (Ratto et al. Implantation of Sphinkeeper(TM): a new artificial anal sphincter. Tech. Coloporctol. 2016;20(1):59-66) en el que se intervinieron 10 pacientes mediante esta técnica, sin que aparecieran complicaciones intra ni postoperatorias, presentando resultados prometedores en el tratamiento de la incontinencia fecal.
Por tanto, es fundamental realizar un correcto diagnóstico de la causa y severidad de la incontinencia para valorar la mejor opción de tratamiento para cada caso y paciente. La nueva terapia Sphinkeeper puede ser útil en algunos pacientes seleccionados con incontinencia fecal.
 18 Nov 2016
18 Nov 2016
Cirugía de las hemorroides sin dolor. ¿Es posible?
La patología hemorroidal es un trastorno muy prevalente, pese a que puede resultar complicado estimar su prevalencia real, pues muchos pacientes no acuden al especialista cuando presentan este problema.
En un estudio reciente, se comprobó que hasta el 39% de los pacientes que se sometieron a una colonoscopia de control, presentaban hemorroides, siendo el 45 % de ellas sintomáticas. (Riss S, et al. The prevalence of hemorrhoids in adults. Int J Colorectal Dis 2012; 27: 215–220)
Se trata por tanto de un problema prevalente, y que frecuentemente va a requerir de tratamiento para paliar los síntomas.
Existen muchas posibilidades de tratamiento en la patología hemorroidal, desde modificaciones de la dieta, estilo de vida etc… hasta técnicas más agresivas como la hemorroidectomía.
Es seguro, que una de las mayores preocupaciones de los pacientes, si es que no es la más importante, es el dolor después de una cirugía de hemorroides, por lo que muchos se preguntan….¿ es posible la cirugía de hemorroides sin dolor?
Antes de responder a esta pregunta, tenemos que aclarar que el tratamiento de las hemorroides, va a depender en gran medida del grado que presenten dichas hemorroides. A modo de resumen, consideramos grado I, aquellas hemorroides internas que no prolapsan. Las grado II son las que están internas, pero ocasionalmente pueden prolapsarse (al hacer algún esfuerzo, por ejemplo con la defecación) y luego vuelven a su estado inicial.
Las hemorroides grado III y grado IV son siempre externas , es decir, están siempre prolapsadas. La diferencia radica en que las grado III pueden reducirse manualmente, mientras que las grado IV son irreductibles.
Existen distintas modalidades de tratamiento, desde la ligadura con banda elástica (Banding), la desarterialización hemorroidal, la hemorroidopexia grapada (clásicamente conocida como técnica de Longo) , así como la hemorroidectomía abierta (técnica de Milligan Morgan ) y la hemorroidectomía cerrada ( Técnica de Ferguson). (Existen, por supuesto, otras técnicas de tratamiento para las hemorroides, sin embargo, por su frecuencia, se comentarán aquí las más extendidas)
Generalmente, se suele indicar tratamiento a partir del grado II, siendo la ligadura con banda (Banding)en este caso la técnica de elección, aunque en ocasiones, en caso de recidiva, o por tratarse de hemorroides de mal control, puede terminar tratándose mediante otras técnicas más agresivas.
En caso de hemorroides grado III, pese a que el Banding puede realizarse, se suele precisar de técnicas más avanzadas, como el Longo, La desarterialización hemorroidal, y la hemorroidectomía ( Milligan-Morgan o Ferguson)
Para las hemorroides grado IV , las técnicas más utilizadas son la hemorroidectomía (Milligan-Morgan, Ferguson) si bien, el Longo podría ser también una opción, habiendo también algunos estudios en la literatura sobre el uso de la desarterialización hemorroidal en estos casos (Denota P et al. Hemorrhoidal dearterialization with mucopexy versus hemorrhoidectomy: 3-year follow-up assessment of a randomized controles trial. Techo Coloproctol. 2014; 18(11): 1081–1085.)
El siguiente esquema puede servir para simplificar las distintas técnicas utilizadas según los grados.
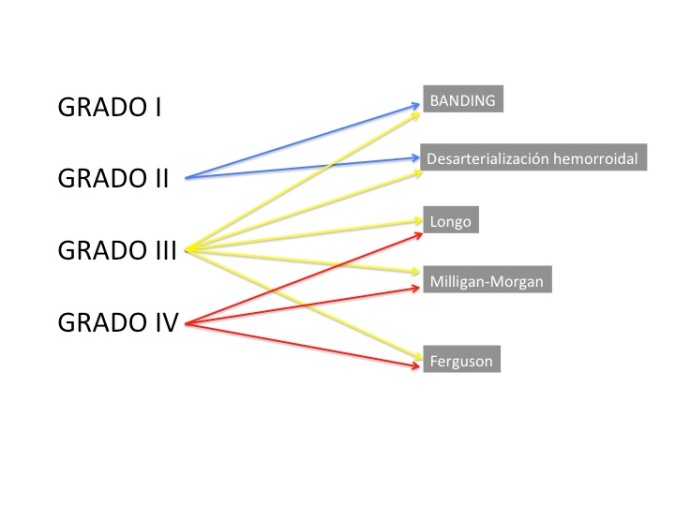
Pues bien, ¿que técnica está asociada a un menor dolor postoperatorio?
En 2015, se publicó este metaanálisis en British Journal of Surgery (SimilIS C . Systematic review and network meta-analysis comparing clinical outcomes and effectiveness of surgical treatments for hemorrhoids. Br J Surg. 2015;102(13):1603-18) en el que se analizaban los resultados de las distintas técnicas quirúrgicas para tratar la patología hemorroidal.
Los resultados de este estudio, muestra como existe un menor dolor postoperatorio cuando se utilizó la técnica de desarterialización hemorroidal y el Longo que con el resto de las técnicas, principalmente en el primer día postoperatorio. También se apreció un menor dolor postoperatorio cuando se realizó la técnica cerrada ( Ferguson) que la abierta (Milligan Morgan) principalmente a las 2 semanas de la cirugía.
Además, las técnicas de hemorroidectomía, tanto abierta como cerrada, fueron las que mayor incidencia de complicaciones postoperatorias presentaron, por lo que también fueron las que presentaron una mayor estancia en el hospital, y un mayor tiempo para la recuperación.
La desarterialización hemorroidal, resultó ser la técnica asociada a menores complicaciones postoperatorias, menor dolor y menor estancia en el hospital.
En cuanto a la recurrencia de la patología hemorroidal, las técnicas que mejor resultados presentaron a este respecto fueron la hemorroidectomía abierta y cerrada, presentando la desarterialización hemorroidal una mayor posibilidad de reaparición de los síntomas.
En otro reciente estudio, publicado este mismo año en Lancet, se realizó un ensayo clínico multicéntrico (Brown S.R et al. Haemorrhoidal artery ligation versus rubber band ligation for the management of symptomatic second-degree and third-degree haemorrhoids (HubBLe): a multicentre, open-label, randomised controlled trial. Lancet.2016. 23; 388(10042): 356–364) en el que se compararon las dos técnicas que clásicamente se asocian con un menor dolor postoperatorio, como son el Banding hemorroidal, y la desarterialización, para tratar hemorroides grado II y III.
En este estudio, se aprecian un menor dolor en el día 1 postratamiento a favor del Banding ( 3,4 sobre 10) frente a la desarterialización (4,6 sobre 10) y también a los 7 días (1,6 sobre 10 para el Banding y 3,1 para la desarterialización), igualándose el dolor a los 21 días y a las 6 semanas ( ambos tratamientos en torno a 1 sobre 10).
También se apreció en este estudio una mayor tasa de recidiva a los 12 meses en los casos de Banding (49%), frente a la desarterialización(30%).
Por lo tanto, podemos concluir, que no existe una tratamiento totalmente indoloro para el tratamiento de la patología hemorroidal, pero sí es posible minimizar este dolor.
El banding hemorroidal se presenta como una buena alternativa inicial en casos principalmente de hemorroides grado II e incluso III, ya que se asocia al menor dolor, y puede realizarse en la consulta sin necesidad de intervención quirúrgica, si bien hay que entender que se asocia a una mayor posibilidad de recidiva.
En cuanto a las técnicas quirúrgicas, la desarterialización hemorroidal se presenta como un buena alternativa inicial de tratamiento en casos más avanzados, ya que es la que menor dolor y complicaciones postoperatorias presenta, y al no interferir en un procedimiento futuro, sería una buena indicación inicial pese a que presenta una mayor tasa de recidiva que la hemorroidectomía clásica.